Ce matériel est destiné aux personnes sans formation médicale qui souhaitent en savoir plus sur l'ostéochondrose que ce qui est écrit dans les publications populaires et sur les sites Web des cliniques privées. Les patients posent à des médecins de diverses spécialités des questions qui caractérisent une incompréhension totale du sujet de l'ostéochondrose. Des exemples de telles questions incluent : « pourquoi mon ostéochondrose me fait-elle mal ? », « une ostéochondrose congénitale a été découverte, que dois-je faire ? Peut-être que l'apothéose d'un tel analphabétisme peut être considérée comme une question assez courante : « Docteur, j'ai les premiers signes de chondrose, à quel point est-ce effrayant ? Cet article vise à structurer le matériel sur l'ostéochondrose, ses causes, ses manifestations, ses méthodes de diagnostic, de traitement et de prévention, et à répondre aux questions les plus fréquemment posées. Puisque nous sommes tous, sans exception, patients atteints d'ostéochondrose, cet article sera utile à tout le monde.
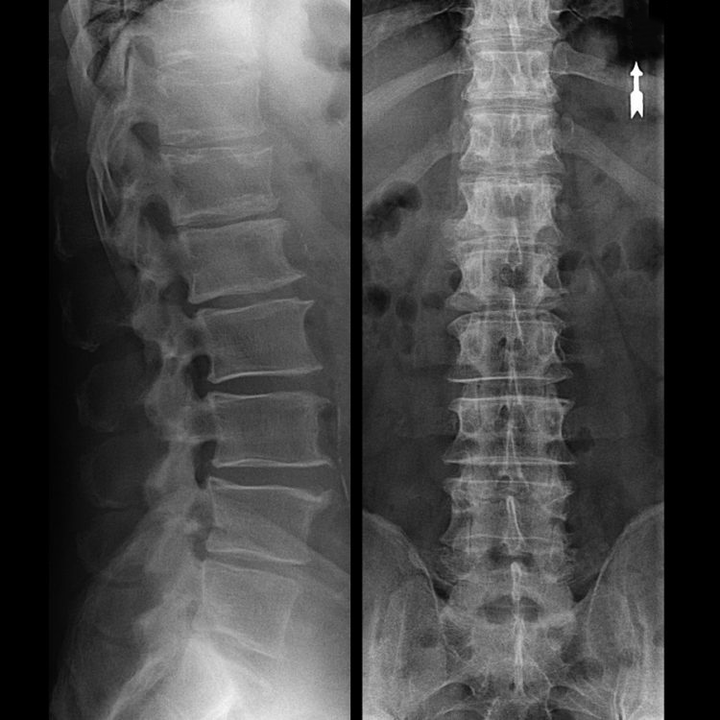
Comment est structuré le disque intervertébral ?
Chaque disque intervertébral se compose de deux sections différentes :
- anneau fibreux externe, constitué de fibres denses recouvrant le disque de l'extérieur sur tout le périmètre ;
- le composant élastique interne est le noyau pulpeux.
Les fibres de l'anneau fibreux sont très denses et élastiques. Au fil des années, l’élasticité se perd et vers 60 ans l’anneau fibreux devient rigide. Entre la surface de chaque vertèbre sus-jacente et sous-jacente et le disque lui-même se trouvent ce qu'on appelle les plateaux vertébraux, c'est-à-dire les zones frontalières entre la vertèbre et le disque. Grâce à ces plateaux vertébraux, les vertèbres grandissent en hauteur et, à travers elles, le noyau pulpeux et les tissus du disque intervertébral sont nourris de manière diffuse par la méthode de diffusion, car le cartilage du disque n'est ni alimenté en sang ni innervé.
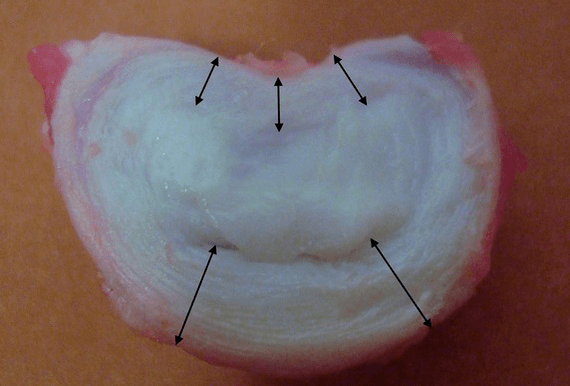
Les disques intervertébraux sains chez un jeune sont capables de taux métaboliques élevés. Si vous introduisez du contraste dans un disque normal, il en disparaît au bout de 20 minutes.
Des études ont montré que chez un adulte, la hauteur de chaque disque intervertébral est d'environ :
- 25 % de la hauteur des vertèbres adjacentes dans la région cervicale ;
- 20 % dans la poitrine ;
- 33% au niveau lombaire.
C'est-à-dire que dans la région lombaire, l'épaisseur des disques est la plus grande, en raison de la charge la plus importante. Des études en laboratoire ont montré qu'un seul disque sain chez un jeune peut résister à une charge de compression statique allant jusqu'à 2,5 tonnes. A 70 ans, ce chiffre descend à 110 kg ! Autrement dit, un « disque vieux et desséché » résiste 22 fois moins bien au transfert de charge sur les côtés et au maintien d'une pression accrue à l'intérieur de l'anneau.
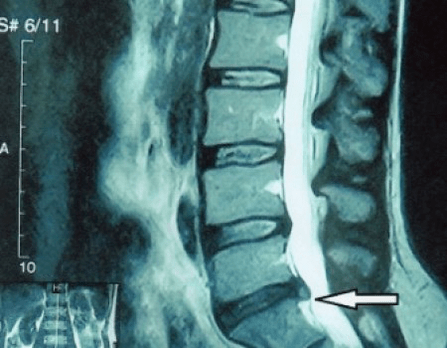
Pourquoi est-ce arrivé ? Au fil du temps, l’anneau fibreux s’use progressivement. Il ne peut plus s'étirer, mais seulement dépasse vers l'extérieur, au-delà du disque, ou se brise. Le noyau arrête de transmettre et transforme la charge verticale en charge radiale. Avec l’âge, le stress s’accumule progressivement à l’intérieur des disques et leur structure change. Si tous ces processus, pris dans un disque séparé, sont transférés à l'ensemble de la colonne vertébrale, nous obtenons alors en clinique une maladie appelée ostéochondrose. Nous pouvons maintenant commencer à définir.
Qu’est-ce que l’ostéochondrose ?
Le nom de la maladie fait peur quand il n’est pas clair. Le suffixe médical « -oz » signifie prolifération ou hypertrophie de certains tissus : hyalinose, fibrose. Un exemple serait la cirrhose du foie, lorsque le tissu conjonctif se développe et que le tissu fonctionnel, les hépatocytes, diminue de volume. Il peut y avoir une accumulation de protéines pathologiques, ou amyloïdes, qui ne devraient normalement pas être présentes. Cette maladie de stockage sera alors appelée amylose. Il peut y avoir une hypertrophie significative du foie due à une dégénérescence graisseuse, appelée hépatose graisseuse.
Eh bien, il s'avère qu'avec l'ostéochondrose intervertébrale, le tissu cartilagineux des disques intervertébraux augmente de volume, car « chondros, χόνδρο » traduit du grec en russe signifie « cartilage » ? Non, la chondrose, ou plus précisément l'ostéochondrose, n'est pas une maladie de stockage. Aucune véritable croissance du tissu cartilagineux ne se produit dans ce cas ; nous parlons uniquement d'un changement dans la configuration des disques cartilagineux intervertébraux sous l'influence de nombreuses années d'activité physique, et nous avons examiné ci-dessus ce qui se passe dans chaque disque individuel. Le terme « ostéochondrose » a été introduit dans la littérature clinique par A. Hilderbrandt en 1933.
L'ostéochondrose fait référence à des processus dystrophiques-dégénératifs et fait partie du vieillissement normal et normal des disques intervertébraux. Aucun d'entre nous n'est surpris que le visage d'une jeune fille de 20 ans soit légèrement différent de son visage à 70 ans, mais pour une raison quelconque, tout le monde croit que la colonne vertébrale, ses disques intervertébraux, ne subissent pas les mêmes changements temporaires prononcés. La dystrophie est un trouble nutritionnel et la dégénérescence est une violation de la structure des disques intervertébraux qui fait suite à une longue période de dystrophie.
Causes de l'ostéochondrose et de ses complications
La principale cause de l’ostéochondrose physiologique simple peut être considérée comme la façon dont une personne se déplace : marcher debout. L'homme est la seule espèce sur terre qui marche sur deux pattes parmi tous les mammifères, et c'est le seul moyen de locomotion. L'ostéochondrose est devenue le fléau de l'humanité, mais nous avons libéré nos mains et créé la civilisation. Grâce à la marche debout (et à l'ostéochondrose), nous avons non seulement créé la roue, l'alphabet et maîtrisé le feu, mais vous pouvez également vous asseoir au chaud chez vous et lire cet article sur votre écran d'ordinateur.
Les plus proches parents de l'homme, les primates supérieurs - les chimpanzés et les gorilles, se lèvent parfois sur deux pattes, mais cette méthode de mouvement leur est auxiliaire et le plus souvent ils se déplacent encore sur quatre pattes. Pour que l'ostéochondrose disparaisse, tout comme le vieillissement intensif des disques intervertébraux, une personne doit modifier sa façon de bouger et supprimer la charge verticale constante de la colonne vertébrale. Les dauphins, les épaulards et les baleines ne souffrent pas d'ostéochondrose, et les chiens, les vaches et les tigres n'en souffrent pas. Leur colonne vertébrale ne supporte pas de charges verticales statiques et de choc à long terme, car elle est dans un état horizontal. Si l'humanité prend la mer et que le moyen de transport naturel est la plongée sous-marine, l'ostéochondrose sera vaincue.
La posture verticale a forcé le système musculo-squelettique humain à évoluer dans le sens de protéger le crâne et le cerveau des charges de choc. Mais les disques – coussinets élastiques entre les vertèbres – ne constituent pas la seule méthode de protection. Une personne a une voûte plantaire élastique, du cartilage des articulations du genou, des courbes physiologiques de la colonne vertébrale : deux lordoses et deux cyphoses. Tout cela vous permet de ne pas « secouer » votre cerveau même en courant.
Facteurs de risque
Mais les médecins s'intéressent aux facteurs de risque qui peuvent être modifiés et éviter les complications de l'ostéochondrose, qui provoquent des douleurs, des inconforts, une mobilité limitée et une qualité de vie réduite. Revenons sur ces facteurs de risque, si souvent ignorés par les médecins, notamment dans les centres médicaux privés. Après tout, il est bien plus rentable de soigner constamment une personne que de signaler la cause du problème, de le résoudre et de perdre le patient. Les voici :
- la présence de pieds plats longitudinaux et transversaux. Les pieds plats empêchent la voûte plantaire de rebondir et le choc est transmis vers le haut jusqu'à la colonne vertébrale sans se ramollir. Les disques intervertébraux subissent un stress important et s'effondrent rapidement ;
- le surpoids et l'obésité - ne nécessitent aucun commentaire ;
- levage et transport inappropriés d'objets lourds, avec pression inégale sur les disques intervertébraux. Par exemple, si vous soulevez et portez un sac de pommes de terre sur une épaule, la charge intense tombera sur un bord des disques, et elle peut être excessive ;
- l'inactivité physique et un mode de vie sédentaire. Il a été dit plus haut que c'est en position assise que se produit la pression maximale sur les disques, puisqu'une personne ne s'assoit jamais droite, mais se penche toujours « légèrement » ;
- blessures chroniques, glisser sur la glace, haltérophilie intense, arts martiaux de contact, chapeaux lourds, se cogner la tête contre des plafonds bas, vêtements lourds, porter des sacs lourds dans les mains.
Symptômes généraux
Les symptômes qui seront décrits ci-dessous existent en dehors de la localisation. Ce sont des symptômes courants et peuvent exister n’importe où. Il s’agit de douleurs, de troubles du mouvement et de troubles sensoriels. Il existe également des troubles végétatifs-trophiques, ou des symptômes spécifiques, par exemple des troubles urinaires, mais beaucoup moins fréquemment. Regardons de plus près ces signes.
Douleurs : musculaires et radiculaires
La douleur peut être de deux types : radiculaire et musculaire. La douleur radiculaire est associée à une compression, ou une pression d'une saillie ou d'une hernie du disque intervertébral de la racine correspondante à ce niveau. Chaque racine nerveuse est constituée de deux parties : sensible et motrice.
Selon l'endroit exact où est dirigée la hernie et la partie de la racine qui a été comprimée, il peut y avoir des troubles sensoriels ou moteurs. Parfois, les deux troubles surviennent en même temps, exprimés à des degrés divers. La douleur appartient également aux troubles sensoriels, puisque la douleur est une sensation particulière et spécifique.
Douleur radiculaire : radiculopathie par compression
La douleur radiculaire est familière à beaucoup ; on l'appelle « névralgie ». La racine nerveuse enflée réagit violemment à tout choc et la douleur est très vive, semblable à un choc électrique. Elle tire soit dans le bras (à partir du cou), soit dans la jambe (à partir du bas du dos). Une impulsion aussi aiguë et douloureuse s'appelle un lumbago : dans le bas du dos, c'est un lumbago, dans le cou, c'est un cervicago, terme plus rare. Une telle douleur radiculaire nécessite une posture forcée, analgésique ou antalgique. La douleur radiculaire survient immédiatement en toussant, en éternuant, en pleurant, en riant ou en faisant un effort. Tout choc sur la racine nerveuse enflée provoque une douleur accrue.
Douleurs musculaires : myofascial-tonique
Mais une hernie intervertébrale ou une anomalie discale peut ne pas comprimer la racine nerveuse, mais lors du mouvement, blesser les ligaments, les fascias et les muscles profonds du dos à proximité. Dans ce cas, la douleur sera secondaire, douloureuse, permanente, une raideur dans le dos se produira, et une telle douleur est appelée myofasciale. La source de cette douleur ne sera plus le tissu nerveux, mais les muscles. Un muscle ne peut répondre à n’importe quel stimulus d’une seule manière : la contraction. Et si le stimulus se prolonge, la contraction musculaire se transformera en un spasme constant, ce qui sera très douloureux.
Un symptôme caractéristique de cette douleur myofasciale secondaire sera une raideur accrue du cou, du bas du dos ou de la colonne thoracique, l'apparition de bosses musculaires denses et douloureuses - des «rouleaux» à côté de la colonne vertébrale, c'est-à-dire paravertébraux. Chez ces patients, les maux de dos s'intensifient après plusieurs heures de travail « de bureau », avec une immobilité prolongée, lorsque les muscles sont pratiquement incapables de travailler et sont dans un état de spasmes.
Troubles sensoriels
Si une saillie, une hernie ou un muscle spasmodique appuie sur la partie sensible de la racine nerveuse, divers troubles sensoriels surviennent. Ils peuvent être accompagnés de douleur ou survenir séparément, une fois que la douleur est déjà passée. Il existe également des formes totalement indolores de troubles sensoriels, mais rarement.
De nombreuses personnes connaissent l'engourdissement du bout des doigts et des orteils (hypoesthésie ou anesthésie complète), une diminution de la sensibilité de la peau sous forme de longues rayures, de type radiculaire. Parfois, des paresthésies ou des fourmillements, une sensation de « chair de poule rampante », surviennent. Le plus souvent, les troubles de la sensibilité surviennent au niveau des pieds, du bout des doigts et des orteils. Les troubles sensoriels sont assez désagréables, mais les troubles sensoriels ne rendent pas une personne handicapée, mais les troubles moteurs peuvent bien y conduire.
Troubles moteurs en périphérie
Si un motoneurone ou des axones faisant partie de la partie motrice d'un nerf sont affectés, il se produit alors soit une faiblesse du muscle, soit son immobilité complète. Dans le deuxième cas, nous parlons de paralysie complète et dans le premier cas, de parésie. La parésie est une paralysie partielle lorsque le muscle ne fonctionne pas à pleine puissance.
Le plus souvent, ces troubles apparaissent au niveau des jambes, avec des saillies et des hernies de la colonne lombaire. Il s’agit de structures motrices qui innervent les muscles du bas de la jambe et du pied. Par conséquent, en cas d'ostéochondrose lombaire avancée et compliquée, le pied peut donner une fessée. Il se tourne vers l'intérieur, la personne est obligée de lever la jambe haut pour pouvoir faire un pas avec le pied fessé, c'est ce qu'on appelle steppage, « démarche du coq ».
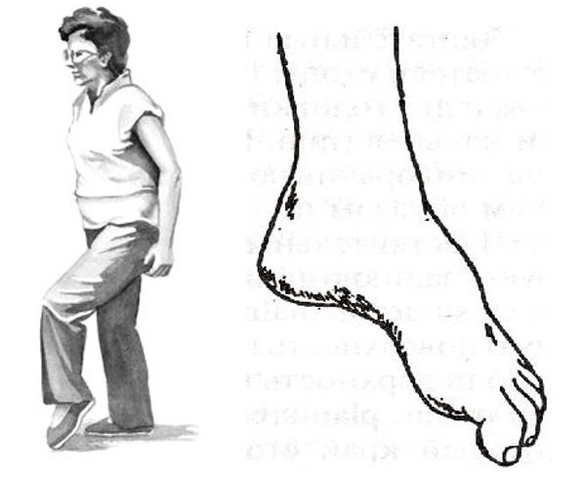
Mais tout le danger des troubles du mouvement est qu'ils peuvent être isolés et non accompagnés de douleur. Et si une personne « n'a pas de douleur », elle risque de ne pas consulter le médecin à temps. Par conséquent, il est très important pour les patients présentant des protubérances et des hernies progressives, par exemple de la région lombaire, de marcher périodiquement sur les orteils et les talons et de surveiller le travail de leurs muscles.
Symptômes locaux : principaux signes
Considérons maintenant les symptômes et syndromes spécifiques caractéristiques de l'ostéochondrose cervicale, thoracique et lombaire. Allons de haut en bas, de la région cervicale vers le bas, en passant par la région thoracique, jusqu'à la région lombo-sacrée.
Diagnostic de l'ostéochondrose
Dans les cas typiques, l'ostéochondrose de la colonne cervicale et cervico-thoracique se produit comme décrit ci-dessus. Par conséquent, l’étape principale du diagnostic a été et reste l’identification des plaintes du patient, établissant la présence de spasmes musculaires concomitants par simple palpation des muscles le long de la colonne vertébrale. Est-il possible de confirmer le diagnostic d'ostéochondrose par examen radiologique ?
Une « radiographie » de la colonne cervicale, et même avec des tests fonctionnels de flexion et d'extension, ne montre pas de cartilage, car son tissu transmet les rayons X. Malgré cela, sur la base de la localisation des vertèbres, on peut tirer des conclusions générales sur la hauteur des disques intervertébraux, le redressement général de la courbure physiologique du cou - lordose, ainsi que la présence d'excroissances marginales sur les vertèbres avec une irritation prolongée de leurs surfaces par des disques intervertébraux fragiles et déshydratés. Des tests fonctionnels peuvent confirmer le diagnostic d’instabilité du rachis cervical.
Étant donné que les disques eux-mêmes ne peuvent être vus qu'à l'aide de la tomodensitométrie ou de l'IRM, la tomodensitométrie par résonance magnétique et par rayons X est indiquée pour clarifier la structure interne du cartilage et des formations telles que les saillies et les hernies. Ainsi, à l'aide de ces méthodes, un diagnostic est posé avec précision et le résultat de la tomographie est une indication, voire un guide topique, pour le traitement chirurgical d'une hernie dans le service de neurochirurgie.
Traitement des complications de l'ostéochondrose
Répétons encore une fois qu'il est impossible de guérir l'ostéochondrose, au même titre que le vieillissement programmé et la déshydratation du disque. Vous ne pouvez tout simplement pas laisser les choses se compliquer :
- s'il existe des symptômes de rétrécissement de la hauteur des disques intervertébraux, vous devez alors vous déplacer correctement, ne pas prendre de poids et éviter l'apparition de saillies et de douleurs musculaires ;
- si vous avez déjà une protubérance, il faut alors faire attention à ne pas la laisser rompre l'anneau fibreux, c'est-à-dire à ne pas transformer la protubérance en hernie, et à éviter l'apparition de protubérances à plusieurs niveaux ;
- si vous avez une hernie, vous devez la surveiller de manière dynamique, effectuer des IRM régulières, éviter d'augmenter sa taille ou effectuer un traitement chirurgical moderne mini-invasif, car sans exception, toutes les méthodes conservatrices de traitement de l'exacerbation de l'ostéochondrose laissent la hernie en place et n'éliminent que les symptômes temporaires : inflammation, douleur, tirs et spasmes musculaires.
Mais à la moindre violation du régime, en soulevant des charges lourdes, en hypothermie, en blessure, en prenant du poids (dans le cas du bas du dos), les symptômes reviennent encore et encore. Nous décrirons comment vous pouvez faire face aux sensations désagréables, aux douleurs et à la mobilité limitée du dos dans le contexte d'une exacerbation de l'ostéochondrose et d'une saillie ou d'une hernie existante, secondaire au syndrome tonique social.
Que faire lors d'une exacerbation ?
Puisqu'il y a eu une crise de douleur aiguë (par exemple dans le bas du dos), vous devez alors suivre les instructions suivantes au stade prémédical :
- éliminer complètement l'activité physique;
- dormir sur un matelas dur (matelas orthopédique ou canapé dur), en éliminant l'affaissement du dos ;
- il est conseillé de porter un corset semi-rigide pour éviter les mouvements brusques et les « déformations » ;
- Vous devez placer un oreiller de massage avec des applicateurs à aiguilles en plastique sur le bas du dos ou utiliser un applicateur Lyapko. Vous devez le conserver pendant 30 à 40 minutes, 2 à 3 fois par jour ;
- après cela, des pommades contenant des AINS, des pommades au venin d'abeille ou de serpent peuvent être frottées dans le bas du dos ;
- après avoir frotté, le deuxième jour, vous pouvez envelopper le bas du dos dans de la chaleur sèche, par exemple avec une ceinture en poils de chien.
Une erreur courante est de s'échauffer le premier jour. Cela pourrait être un coussin chauffant, des procédures de bain. Dans le même temps, le gonflement ne fait que s'intensifier, ainsi que la douleur. Vous ne pouvez vous réchauffer qu’une fois que le « point le plus douloureux » est passé. Après cela, la chaleur favorisera la « résorption » du gonflement. Cela se produit généralement après 2 à 3 jours.
La base de tout traitement est la thérapie étiotrope (élimination de la cause) et le traitement pathogénétique (affectant les mécanismes de la maladie). Elle s'accompagne d'un traitement symptomatique. Pour les douleurs vertébrogènes (causées par des problèmes au niveau de la colonne vertébrale), les choses se passent comme suit :
- Afin de réduire le gonflement des muscles et de la colonne vertébrale, un régime sans sel et une limitation de la quantité de liquide consommée sont indiqués. Vous pouvez même donner un comprimé d’un diurétique léger épargneur de potassium ;
- dans la phase aiguë de l'ostéochondrose lombaire, un traitement de courte durée peut être réalisé avec des « injections » intramusculaires d'AINS et de myorelaxants : quotidiennement. Cela aidera à soulager le gonflement du tissu nerveux, à éliminer l'inflammation et à normaliser le tonus musculaire ;
- dans la période subaiguë, après avoir surmonté la douleur maximale, les « injections » ne doivent plus être prises et il convient de prêter attention aux agents réparateurs, par exemple les médicaments modernes du groupe « B ». Ils restaurent efficacement la sensibilité altérée, réduisent les engourdissements et les paresthésies.
Les mesures physiothérapeutiques se poursuivent, le moment est venu de recourir à la thérapie par l'exercice pour l'ostéochondrose. Sa tâche est de normaliser la circulation sanguine et le tonus musculaire, lorsque le gonflement et l'inflammation ont déjà disparu, mais que les spasmes musculaires ne sont pas encore complètement résolus.
La kinésithérapie (traitement par le mouvement) consiste à faire des exercices thérapeutiques et à nager. La gymnastique pour l'ostéochondrose de la colonne cervicale ne s'adresse pas du tout aux disques, mais aux muscles environnants. Sa tâche est de soulager les spasmes toniques, d'améliorer le flux sanguin et de normaliser l'écoulement veineux. C'est ce qui entraîne une diminution du tonus musculaire, une diminution de l'intensité des douleurs et des raideurs dans le dos.
Les exercices pour l'ostéochondrose doivent être réalisés après un léger échauffement général, sur des « muscles échauffés ». Le principal facteur thérapeutique est le mouvement et non le degré de contraction musculaire. Par conséquent, afin d'éviter les rechutes, l'utilisation de poids n'est pas autorisée ; un tapis de gymnastique et un bâton de gymnastique sont utilisés. Avec leur aide, vous pouvez restaurer efficacement l'amplitude des mouvements.
L'application de pommades et l'utilisation de l'applicateur Kuznetsov se poursuivent. Natation, massage sous-marin, douche Charcot sont proposés. C'est au stade de l'exacerbation qui s'estompe que les médicaments pour la magnétothérapie et la physiothérapie à domicile sont indiqués.
Habituellement, le traitement ne prend pas plus d'une semaine, mais dans certains cas, l'ostéochondrose peut se manifester par des symptômes si dangereux qu'une intervention chirurgicale peut être nécessaire de toute urgence.
À propos du collier de Shants
Au début, pendant la phase aiguë, il est nécessaire de protéger le cou des mouvements inutiles. Le collier Shants est idéal pour cela. Beaucoup de gens font deux erreurs en achetant ce collier. Ils ne le choisissent pas en fonction de leur taille, c'est pourquoi il ne remplit tout simplement pas sa fonction et provoque une sensation d'inconfort.
La deuxième erreur courante est de le porter longtemps à des fins prophylactiques. Cela entraîne une faiblesse des muscles du cou et ne fait que causer davantage de problèmes. Pour un collier, il n'y a que deux indications sous lesquelles il peut être porté :
- l'apparition de douleurs aiguës au niveau du cou, de raideurs et de douleurs se propageant à la tête ;
- si vous allez effectuer un travail physique en pleine santé, dans lequel il y a un risque de « tendre » votre cou et d'avoir une aggravation. Il s'agit par exemple de réparer une voiture, lorsque l'on s'allonge en dessous, ou de laver des vitres, lorsqu'il faut tendre la main et prendre des positions inconfortables.
Le collier ne doit pas être porté plus de 2 à 3 jours, car un port prolongé peut provoquer une congestion veineuse dans les muscles du cou, au moment où il est temps d'activer le patient. Un analogue du col Shants pour le bas du dos est un corset semi-rigide acheté dans un salon orthopédique.
Traitement chirurgical ou mesures conservatrices ?
Il est conseillé que chaque patient, après progression des symptômes, en présence de complications, subisse une IRM et consulte un neurochirurgien. Les opérations modernes mini-invasives permettent d'enlever en toute sécurité des hernies assez volumineuses, sans hospitalisation prolongée, sans être obligé de s'allonger pendant plusieurs jours, sans compromettre la qualité de vie, puisqu'elles sont réalisées à l'aide de la technologie moderne vidéo-endoscopique, radiofréquence, laser ou plasma froid. Vous pouvez évaporer une partie du noyau et réduire la pression, réduisant ainsi le risque de hernie. Et vous pouvez éliminer radicalement le défaut, c'est-à-dire en vous en débarrassant complètement.
Il n’y a pas lieu d’avoir peur d’opérer des hernies ; ce ne sont plus les types précédents d'opérations ouvertes des années 80-90 du siècle dernier avec dissection musculaire, perte de sang et une longue période de récupération qui s'ensuit. Il s’agit plutôt d’une petite piqûre sous contrôle aux rayons X suivie de l’utilisation d’une technologie moderne.
Prévention de l'ostéochondrose et de ses complications
L'ostéochondrose, y compris les plus compliquées, dont nous avons discuté des symptômes et du traitement ci-dessus, n'est pour la plupart pas une maladie, mais simplement une manifestation du vieillissement inévitable et du « rétrécissement » prématuré des disques intervertébraux. L'ostéochondrose a besoin de peu de choses pour ne jamais nous déranger :
- éviter l'hypothermie, surtout en automne et au printemps, et les chutes en hiver ;
- ne soulevez pas de poids et transportez des charges uniquement avec le dos droit, dans un sac à dos ;
- buvez plus d'eau propre;
- ne grossissez pas, votre poids doit correspondre à votre taille ;
- traiter les pieds plats, le cas échéant ;
- faire régulièrement des exercices physiques;
- pratiquer des types d'exercices qui réduisent la charge sur le dos (natation);
- abandonner les mauvaises habitudes;
- alterner stress mental et activité physique. Après chaque heure et demie de travail mental, il est recommandé de changer le type d'activité en travail physique ;
- Vous pouvez régulièrement faire au moins une radiographie du rachis lombaire en deux projections, ou une IRM, pour savoir si la hernie, le cas échéant, évolue ;
En suivant ces recommandations simples, vous pouvez garder votre dos en bonne santé et mobile toute votre vie.






















